こんにちは 理学療法士の小幡です
今回、院内勉強会で「手のしびれ」について学びましたので、
まとめていきます
○手のしびれをきたす代表的な疾患
①頚椎症
→頚椎症性脊髄症(cervical spondylotic myelopathy:CSM)
頚椎症性神経根症(cervical spondylotic radiculopathy:CSR)
頚椎症性筋萎縮症(cervical spondylotic amyotrophy:CSA)
②末梢神経障害(ニューロパチー)
→胸郭出口症候群(thoracic outlet syndrome:TOS)
神経痛性筋萎縮症(neuralgic amyotrophy:NA)
手根管症候群(carpal tunnel syndrome:CTS)
※CSRとCTSが手のしびれをきたす二大原因疾患である
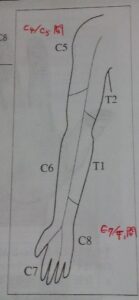
○「しびれ」の分布
・CSR・CSM
→髄節に対応する何本かのゆびに限局するのが一般的で、そのしびれの部位から障害髄節が推定できる
・CTS
→自覚的な感覚障害の分布が正中神経領域にとどまらず、小指を含めた手全体に及ぶことや小指2本のしびれを訴えることもある
→前腕、肘、肩などのしびれ感・違和感などを訴えるproximal symptomの存在が知られており、TOSや頚椎症と間違えられることもしばしばある
○「しびれ」の増悪・軽減因子
・CTS
→早朝起床時に増悪、痛みによる夜間覚醒がみられ、車や自転車の運転、読書、携帯・スマホの操作、裁縫や包丁使用などの手の動作で増悪する
→しびれた手を振ると軽快するというflick signも特徴的である
・CSR
→咳やくしゃみ、いきむなどの静脈圧を上昇させる動作で増悪する場合がある
→一定方向への頚部運動での増悪を自覚することもある
・NA
→上肢の運動が誘発因子となり、上腕を内転内旋し肘を屈曲して体幹につけて痛みを我慢するflexion-adduction signが特徴的(CSRでもこの徴候を呈する場合があり、絶対的ではない)
→夜間に痛みは強く、しばしば痛くて眠れないことも特徴
○神経学的所見
①感覚 ②反射 ③筋力 ④誘発検査の評価が特に重要
内、③の筋力が低下している場合、分布を詳細に検討することで、多くの場合正しい局在診断を下すことができる
近位型CSAとNAとの鑑別、遠位CSAと後骨間神経麻痺(を呈するNA)や尺骨神経障害との鑑別において、いずれも筋力低下の分布の検討がキーとなる
・C5の障害
→三角筋、棘下筋、上腕二頭筋、腕橈骨筋
・C6の障害
→手関節伸展、円回内筋
・C7の障害
→上腕三頭筋、手関節屈曲、広背筋
・C8の障害
→後骨間神経支配筋、尺骨神経支配筋
・T1の障害
→手指害転筋
参考文献:MB Orthop29(10):13-19.2016