4/11に行われた院内勉強会に参加しました。
今回は「骨粗鬆症性椎体骨折に対するバルーン椎体形成術」についてまとめたいと思います。
参考文献
特集:骨粗髪症性椎体骨折診療の最前線「骨粗髪症性椎体骨折に対する balloon kyphoplasty(BKP)のエビデンス」(MB Orthop. 37(12):23-28, 2024)
●はじめに
骨粗鬆症性椎体骨折(Osteoporotic Vertebral Fracture:OVF)は骨密度低下により軽い尻もちや荷物を持つなどの軽微な外力で、背骨(椎体)が潰れる脆弱性骨折の一つである。
・高齢者に多くみられる。
⇒骨密度が低ければどの年代でもなりうる。
・急激な背中・腰の痛み、寝返りや立ち上がり、前かがみで激痛が走る。
⇒無症候または軽度の症状のみで経過する場合もある。
・胸椎~腰椎の境目周囲(胸腰椎移行部)が好発部位となる。
・1回骨折すると、力学的に隣接する椎体も連鎖的に骨折しやすく、2〜3つ目の骨折リスクが高まる。
以上のような特徴があり、日常生活動作(ADL)や生活の質(QOL)、健康寿命に大きく影響する疾患である。
ほとんどはコルセット等を用いた保存療法やリハビリで改善するが、疼痛が強い場合や骨癒合不全など、改善が乏しい場合には外科的治療が検討される。
●バルーン椎体形成術(balloon kyphoplasty:BKP)とは
保存療法で改善しない骨粗鬆症性椎体骨折に対する外科的治療において、一番よく行われる椎体形成術である。
BKPは圧潰した椎体内にバルーンを挿入して拡張し、その後セメントを充填することで椎体の安定化と疼痛軽減を図る低侵襲な手術である。
【メリット】
・疼痛の早期改善(術後早期から軽減)
・早期離床・ADL改善(廃用予防)
・椎体高の回復、後弯変形の抑制
・低侵襲で高齢者にも適応しやすい
【デメリット】
・隣接椎体骨折のリスク上昇
・セメント漏出による再手術の可能性あり
⇒脊柱管内や椎間孔へ漏出すれば下肢痛、しびれ、重症例では歩行障害など、神経学的合併症の発生
これらのメリット、デメリットを考慮して治療を進める必要がある。
以下では、①隣接椎体骨折、②手術介入時期、③再手術のリスク、④長期成績、⑤手術適応の判断、についてまとめる。
①隣接椎体骨折
・骨粗鬆症性椎体骨折の上下の椎体で生じる骨折であり、BKPにおいて比較的頻度の高い合併症である。
・セメントを充填した椎体は剛性(硬さ)が増加するため、力学的に隣接する椎体に負荷がかかり、骨折リスクが上昇すると考えられる。
・発生頻度は軽微なものも含めれば約1〜3割である。
・発生は術後2か月以内が多く、発生時に腰痛は増強するが保存的に改善する場合が多い。
・125例を対象とした椎体形成術と保存治療とのランダム化比較試験(Randomized Controlled Trial:RCT)では、6か月以内の骨折発生率は26.6% vs. 13.1%と椎体形成術群で有意な骨折発生リスクの上昇を認めている。
⇒保存治療の場合でも椎体圧潰により“くの字”に背骨が曲がりやすく、アライメントが変化することで骨折リスクが上昇する。
・隣接椎体骨折が起きたとしても、長期調査ではglobal alignment(全体アライメント)や患者QOLに影響はなかったという報告もあり、多くの場合は軽度の圧潰で大きな問題は残さない。
⇒一部では再手術の要因ともなるため、その予測や発生予防は重要である。
⇒今回勉強会で用いた資料内では、隣接椎体骨折を認める群では再手術は約10%で,認めない群では3%程度とされていた。
【隣接椎体骨折のリスク因子】
AVF(Adjacent Vertebral Fracture)スコアというものがあり、BKP術後に隣接椎体骨折が発生するリスクを予測するための評価指標である。
・骨折した椎体楔状角が25°以上⇒1点
・胸腰椎移行部での骨折⇒2点
・術直後矯正角度 が10°以上⇒2点
・陳旧性骨折がある⇒1点
6点満点であり、3点以上でリスクの有意な上昇を示し、5点以上であれば高確率で隣接椎体骨折が発生する。
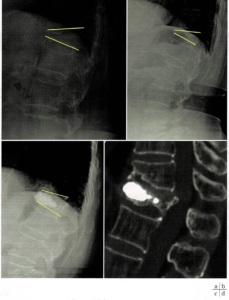
図1 T12椎体骨折に対するBKP術後、隣接椎体骨折の例
a(左上):立位、局所後弯26°
b(右上):仰臥位、局所後弯19°
c(左下):術直後、局所後弯13°
d(右下):術後6か月、CTにて隣接椎体骨折(T11)を認める。
AVFスコアは6点中5点であり、胸腰椎移行部でセメント注入量が多く矯正角度が大きくなれば、隣接椎体骨折が生じやすいということになる。
では術中にセメント注入量を減少させ、術直後矯正角度を小さくすれば良いかという点においては明確になっていない。
腹臥位での骨折椎体の襖状角が最終的な矯正角度になると考えられるが、側臥位や立位前後屈位では骨折椎体の可動性は評価できない。
仰臥位側面の撮影は有用ではあるが、真の骨折椎体の可動性を捉えられていない可能性があり、矯正角度の予測は術前に正確に評価できない。
fulcrum backward bendingの撮影であれば椎体の可動性を評価できるかもしれないが、通常は疾痛を有するOVF患者では困難である。
※fulcrum backward bendingとは?
fulcrum:支点
backward:後方の/後ろへの
bending:屈曲(くっきょく)/曲げること
⇒支点を用いた後方屈曲撮影

図2 fulcrum backward bending 撮影体位の一例(※AI生成)
仰臥位になってもらい、背中の任意の位置にクッションやパッドを置き、その上を支点として後屈させ、脊椎の可動性を評価する撮影法である。
前述した通り、疾痛を有するOVF患者では非常に困難な撮影法であり、当院では行ったことはない。
⇒当院では立位正面、立位側面、仰臥位側面の3Rで骨折の評価を行っている。
⇒特発性側弯症の手術前の矯正角度を予測するために行うこともある。
その他のリスク因子として以下が報告されている。
・女性
・低骨密度
・BKP対象椎体が胸腰椎移行部
・椎体内クレフト(裂け目)の存在
・椎間板へのセメント漏出
②手術介入時期
手術のタイミングは治療成績に大きく影響を与える。
・早期介入…疼痛改善良好、圧潰進行抑制、続発性骨折減少、隣接椎体骨折リスク減少。
・遅延介入…椎体圧潰が進行しやすく、術前、術後ともに圧潰の程度は重篤であった。
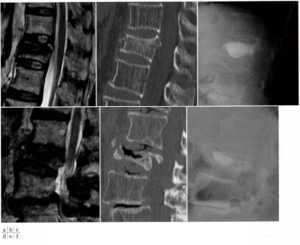
図3 椎体骨折受傷後、1か月(上段)、6か月(下段)の比較
a(左上):L1椎体骨折受傷後1か月でのMRI T2強調像で広範囲型低信号を認める。
b(中上):CTで同部位に後壁損傷を認める。
c(右上):BKP後の単純X線画像
d(左下):L2椎体骨折受傷後6か月のMRI T2強調画像で椎体内低信号を認める。
e(中下):後壁を含む骨折椎体の圧潰が著明であり,終板の一部欠損を認める。
f(右下):BKP後の単純X線画像
【MRIにおける椎体骨折の見え方】
■基本の見え方

図4 T1とT2の簡単な対比
※正常椎体は脂肪髄(黄色骨髄)によってT1WI:高信号(白)、T2WI:中程度(灰色)に見える。
■急性期(~2週間)
・T1WI:低信号(黒)
・T2WI/STIR:強い高信号(白)
⇒骨髄浮腫により水分量増加
⇒骨折線は低信号(黒)で見える場合あり
■亜急性期(~1~2か月)
・T1WI:低信号(黒)
・T2WI/STIR
浮腫部分⇒高信号(白)
圧潰部分⇒低信号(黒)
正常に治った部分⇒中程度(灰色) ※STIRは低信号(黒)
浮腫が残りまだ治っていない部分、正常に治った部分、圧潰して壊れた部分が混在し、白黒のまだら模様に見える。
■慢性期(数か月~)
・T1WI:高信号(白)~やや低信号(黒)
・T2WI:中程度(灰色)
・STIR:低信号(黒)
⇒浮腫消失、正常な状態へ戻り始める
⇒骨癒合不全で圧潰し、骨構造が破綻してしまった場合は全シーケンス低信号(黒)
■椎体内クレフト(裂け目)
・クレフト内に気体⇒全シーケンスで低信号(真っ黒)
・クレフト内に液体⇒T1WI:低信号(黒)、T2WI/STIRで高信号(白)
これらを踏まえて改めて図3(a.d)を見てみると…
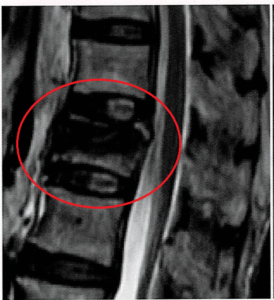
a:L1椎体骨折受傷後1か月でのMRI T2強調像で広範囲型低信号を認める。
⇒L1の広範囲が圧潰/骨硬化している=骨構造が破綻した範囲が広く不安定であり、BKP適応寄りの所見と言える。
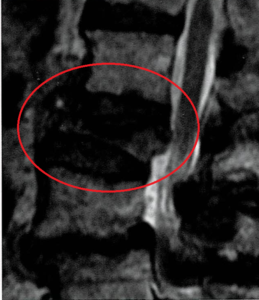
d:L2椎体骨折受傷後6か月のMRI T2強調画像で椎体内低信号を認める。
⇒圧潰、eのCT画像からも低信号は椎体内クレフトであると言える。
③再手術のリスク
主に以下の3つを再手術と定義する
- 椎体形成術部における再手術(約1%)
- 隣接椎体骨折など、他部位への再椎体形成術(4~13%)
- セメント漏出による救済手術(1.7~2.3%)
※感染に対する救済手術は稀であった(0.36%)
⇒再手術率の合計発生率は4%(2~6%)であった。
論文によってもバラつきがあり、椎体形成術部におけるセメント関連のトラブル、同一椎体の再圧潰に対する再手術は約3~5%、隣接椎体骨折など新規骨折を含む治療としての再手術は約10~15%とのデータもあった。
再手術のリスク因子として以下が報告されている。
・骨折部位が胸腰椎移行部
・椎体内split type骨折⇒縦割れの骨折で非常に不安定
・注入したセメントの分裂、漏出
・14°以上の骨折椎体の可動性および>3mmの終板欠損
・女性、高齢、糖尿病、脳血管疾患、認知症、高血圧、高脂血症など
④長期成績
・術後1年、椎体形成術群はODIやVASなどの臨床成績が良好であった。
⇒しかし、3年経過すると手術効果は徐々に減弱するという報告あり。
※ODI(Oswestry Disability Index:オスウェストリー障害指数)
⇒腰痛による生活の支障の程度を評価する指標で、日常生活の10項目(歩行、座る、立つ、睡眠、仕事など)を評価し、スコア(0~50点)が高いほど重症となる。
※VAS(Visual Analog Scale)
⇒痛みの強さを数値で表す指標で、患者自身が痛みを0(痛みなし)~10(最大の痛み)で評価する。
・BKPを含む椎体形成術の10年の追跡では、約70%の患者で疼痛改善が得られていたが、30%程度の患者では改善不良であったとされている。
⇒術前の圧潰の程度が強い(圧潰率50%以上)と、腰痛残存の危険性が増す。
・BKP単独の10年長期成績では、疼痛やその他臨床スコアに関しても維持される。
⇒年齢や性別、受傷機転、骨粗鬆症薬などが臨床成績に影響すると報告されている。
・女性は疼痛感受性が高く、男性より改善が乏しい傾向にある。
・BKP術後においても骨粗髪症治療の有無が臨床成績に影響を与える。
⇒骨粗髪症に関しては基本的に可逆的な疾患ではないため、投薬の継続が必要である。
⑤手術適応
“②手術介入時期”でも前述したが、早期介入の方が予後良好で、遅延介入では骨折の重症度を悪化させる。しかし「早ければ早いほど良い」わけではなく、早期介入は保存療法で回復するOVFの不必要な症例を含む可能性がある。
高齢者患者における余分な手術侵襲を最小限に抑えるために、保存療法の予後不良の予測因子が報告されている。
・MRIにおいてT2WI高信号や広範囲型低信号が骨癒合不全の危険因子である。
⇒T2WI高信号:浮腫が強く、骨癒合遅延、炎症持続
⇒広範囲型低信号:治癒していない範囲が広い。
・通常疼痛が改善してくる1か月程度を経過しても疼痛改善が乏しい場合は、動態撮影やCT、MRIでの評価を行い、骨折部の可動性を認めれば早期にBKPを検討すべきである。
⇒BKPの適応は少なくとも2か月以内に実施することが良いと考えられる。
⇒当院では受傷1か月程度で「立位正面、立位側面、仰臥位側面:3R」撮影を行い、骨折椎体の可動性、圧潰進行、椎体内クレフトの有無の確認を行っている。
・患者自身の予後不良因子として
・骨粗鬆症
・80歳以上の高齢
・既存椎体骨折あり
・フレイルやサルコペニア
・ステロイド服用
・糖尿病
・低ADL
・認知症 など
⇒高齢者では画像所見、患者背景など、総合的な評価が必要なことを忘れてはならない。
●さいごに
BKPは有効な治療法である一方で、適応や手術時期、リスク評価を十分に行う必要があります。
今回の勉強会を通して、これまで十分に理解できていなかったBKPのデメリットについても知ることができました。
また、MRIの評価についても再度整理する良い機会となりました。
放射線技師としても、単に画像を撮影するだけでなく、椎体の変化や可動性、クレフトの有無などを意識して評価し、臨床に有用な情報を提供できるよう努めていきたいと思います。
当院では、このような勉強会を定期的に実施しております。今後も患者様のために研鑽していきます。今後の投稿も楽しみにしていてください。







